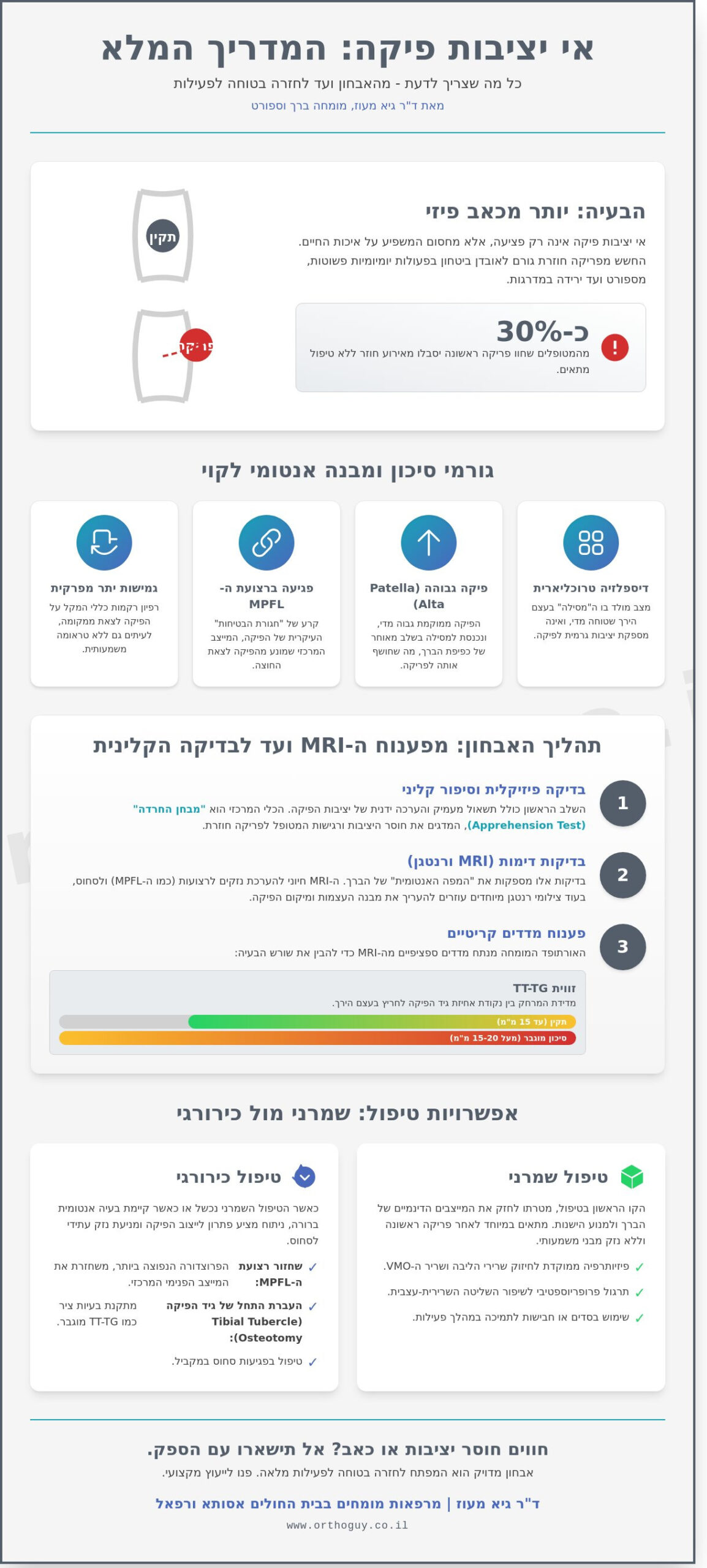
האם ידעתם שעבור מטופלים הסובלים מפריקות חוזרות, החשש הגדול ביותר הוא לאו דווקא הכאב הפיזי ברגע הפציעה, אלא אובדן הביטחון המוחלט בכל צעד פשוט במדרגות או בשינוי כיוון פתאומי על המגרש? מצב של אי יציבות פיקה הוא הרבה מעבר לבעיה מכנית; זהו מחסום משמעותי שמשפיע על איכות החיים ויוצר חוסר ודאות לגבי היכולת של הגוף לעמוד בעומסים יומיומיים. על פי נתונים קליניים עדכניים, כ-30% מהמטופלים שחוו פריקה ראשונה יסבלו מאירוע חוזר ללא טיפול מתאים, נתון שמדגיש את החשיבות של אבחון מדויק כבר בשלבים המוקדמים.
אני מבין היטב את תחושת חוסר האונים המלווה את הפחד מפריקה נוספת ואת ההתלבטות הקשה האם ניתוח הוא אכן הצעד הנכון עבורכם. במדריך המקיף שלפניכם, נרד לעומקם של הגורמים האנטומיים לבעיה ונציג תוכנית פעולה ברורה המבוססת על הפרוטוקולים הרפואיים המתקדמים ביותר לשנת 2026. נסקור את כל מה שצריך לדעת על הטיפול השמרני והפיזיותרפיה הממוקדת, לצד הסברים מפורטים על טכניקות כירורגיות זעיר-פולשניות שנועדו להשיב לכם את היציבות והביטחון בתנועה. המטרה שלנו היא אחת: להעניק לכם את הכלים המקצועיים שיאפשרו חזרה בטוחה ומלאה לפעילות, ללא פחד וללא פשרות.
נקודות מפתח
- הבנת ההבדל בין פריקה טראומטית חד-פעמית לבין מצב כרוני של אי יציבות פיקה, והשלכותיהם על בריאות המפרק לטווח הארוך.
- חשיבות האבחון הקליני המקיף הכולל את מבחן החרדה (Apprehension Test) בשילוב פענוח מדויק של בדיקות MRI ורנטגן.
- סקירת אפשרויות הטיפול השמרני והבנת התפקיד הקריטי של פיזיותרפיה ממוקדת לחיזוק שרירי הליבה ושריר ה-VMO במניעת פריקות חוזרות.
- היכרות עם פתרונות כירורגיים מתקדמים, כגון שחזור רצועת ה-MPFL, המיועדים למקרים של חוסר יציבות מבנית או פגיעה בסחוס המפרקי.
- מפת דרכים לשיקום מוצלח וחזרה בטוחה לפעילות ספורטיבית, תוך דגש על ניהול כאב ומניעת נוקשות בשלבים המוקדמים לאחר הטיפול.
מהי אי יציבות פיקה ולמה היא מתרחשת?
אי יציבות פיקה היא מונח רפואי רחב המתאר מצב שבו הפיקה (Patella) אינה נעה בצורה תקינה בתוך המסילה המיועדת לה בקצה עצם הירך. מצב זה נע על ספקטרום רחב, החל מתחושה של "חופש" במפרק, דרך תת-פריקה (Subluxation) ועד למצב של פריקת פיקה מלאה, שבה הפיקה יוצאת לחלוטין ממקומה. מבחינה קלינית, אנו מבדילים בין פריקה חריפה, המתרחשת בדרך כלל כתוצאה מחבלה סיבובית בעצימות גבוהה, לבין אי יציבות כרונית שבה הפיקה נוטה לצאת ממסלולה שוב ושוב בפעולות יומיומיות פשוטות.
השכיחות של אי יציבות פטלו-פמורלית גבוהה במיוחד בקרב נערות ונשים צעירות, כמו גם אצל ספורטאים העוסקים בענפים הכוללים שינויי כיוון חדים. אבחון מוקדם ומדויק אינו נועד רק להקל על הכאב המיידי, אלא מהווה צעד קריטי למניעת נזק בלתי הפיך לסחוס הברך. בכל אירוע של פריקה, הפיקה עלולה להטיח את עצמה בעצם הירך ולגרום לשברים אוסטאוכונדרליים (שברי סחוס ועצם), המובילים בטווח הארוך לשחיקת מפרקים מוקדמת.
האנטומיה של הברך הקדמית
הפיקה משמשת כ"מנוף" מרכזי המגדיל את הכוח של שריר הארבע-ראשי בזמן פשיטת הברך. כדי שהיא תתפקד ביעילות, עליה להחליק בתוך שקע ייעודי בקצה עצם הירך הנקרא טרוכליאה (Trochlea). המייצב הדינמי החשוב ביותר שמונע מהפיקה לברוח הצידה הוא רצועת ה-MPFL (Medial Patellofemoral Ligament). רצועה זו מחברת בין החלק הפנימי של הפיקה לעצם הירך ומשמשת כמעין "חגורת בטיחות" השומרת על הפיקה בתוך המסילה שלה.
גורמי סיכון ומבנה אנטומי לקוי
במקרים רבים של אי יציבות פיקה, הבעיה נובעת ממבנה אנטומי מולד המקשה על היציבות המכנית של המפרק. אחד הגורמים השכיחים הוא דיספלזיה טרוכליארית, מצב שבו ה"מסילה" בעצם הירך שטוחה מדי או אפילו קמורה, מה שמונע מהפיקה "להינעל" במקומה בתחילת התנועה. גורם נוסף הוא פיקה גבוהה (Patella Alta), מצב שבו הפיקה ממוקמת גבוה מדי ביחס למפרק, ולכן היא נכנסת למסילה בשלב מאוחר מדי של כפיפת הברך, מה שמותיר אותה חשופה לפריקה בטווחים הראשונים של התנועה.
מעבר למבנה הגרמי, גמישות יתר מפרקית משחקת תפקיד משמעותי. מטופלים עם גמישות יתר סובלים לעיתים קרובות מרפיון של הרקמות הרכות והרצועות התומכות, מה שמקל על הפיקה לצאת ממסלולה גם ללא טראומה משמעותית. זיהוי גורמי הסיכון הללו באמצעות בדיקה גופנית קפדנית ובדיקות דימות מתקדמות הוא המפתח להתאמת הטיפול הנכון, בין אם מדובר בשיקום שמרני ובין אם יש צורך בתיקון כירורגי של המייצבים.
תהליך האבחון: מפענוח MRI ועד לבדיקה הקלינית
האבחון של אי יציבות פיקה אינו מסתכם במבט חטוף בצילום רנטגן. מדובר בתהליך מעמיק המשלב בין הסיפור הקליני של המטופל, בדיקה פיזיקלית מדוקדקת וטכנולוגיות דימות מתקדמות. המטרה אינה רק לאשר שהפיקה יצאה ממקומה, אלא להבין מדוע זה קרה ומהם הסיכויים שהאירוע יחזור על עצמו.
השלב הראשון והקריטי ביותר הוא הבדיקה הפיזיקלית. הכלי המרכזי בחדר הבדיקה הוא "מבחן החרדה" (Apprehension Test). במהלך הבדיקה, האורתופד מפעיל לחץ עדין על הפיקה לכיוון חיצוני בזמן שהברך כפופה מעט. מטופל הסובל מבעיית אי יציבות פיקה יחוש חוסר נוחות קיצוני או ינסה לכווץ את השרירים כדי למנוע מהפיקה לפרוק שוב. תגובה זו מעידה על פגיעה ברצועה המייצבת הפנימית (MPFL) ועל רגישות גבוהה של מערכת העצבים לאיום על יציבות המפרק.
מעבר לבדיקת היציבות, חשוב להעריך את ציר הרגל הכולל ואת מבנה העצמות. לעיתים, הבעיה אינה רק בברך עצמה אלא בסיבוב יתר של עצם הירך או השוק (Torsion), מצב המשפיע על האופן שבו הפיקה מחליקה במסילה שלה. זיהוי פגיעות נלוות, כמו שברים אוסטאוכונדרליים (רסיסי עצם וסחוס שנתלשו בזמן הפריקה), הוא קריטי לקביעת המשך הטיפול, שכן רסיסים חופשיים במפרק דורשים התערבות מהירה למניעת נזק ארוך טווח לסחוס.
פענוח בדיקות דימות למטופל
בדיקות הדימות מספקות את המפה האנטומית הדרושה לתכנון הטיפול. בעוד שצילום רנטגן פשוט בודק את מבנה העצמות הכללי, בדיקת ה-MRI היא הכרחית להערכת נזקים לסחוס ולרצועות. בדו"ח הרדיולוג, מטופלים נתקלים לעיתים במונחים טכניים מורכבים:
- זווית TT-TG: זוהי מדידה של המרחק בין נקודת האחיזה של גיד הפיקה בשוק לבין החריץ בירך. כאשר המרחק עולה על 15-20 מ"מ, הדבר מעיד על כוח משיכה חזק מדי לכיוון חיצוני, מה שמגדיל את הסיכון לפריקה חוזרת.
- טרוכליאה שטוחה (Trochlear Dysplasia): מצב מולד שבו החריץ שבו אמורה הפיקה לנוע אינו עמוק מספיק. ללא "מסילה" עמוקה, הפיקה נוטה להחליק החוצה בקלות רבה יותר.
- נזק לסחוס: ה-MRI מאפשר לזהות פגיעות בציפוי החלק של המפרק, מידע קריטי להבנת רמת הכאב העתידית והצורך בביצוע טיפולים כירורגיים מתקדמים לשחזור המשטח המפרקי.
ייעוץ אצל אורתופד מומחה
אבחון מדויק מחייב שילוב בין הממצאים היבשים ב-MRI לבין אורח החיים של המטופל. ספורטאי מקצועי שחווה פריקה ראשונה עשוי להזדקק לגישה שונה בתכלית מנערה הסובלת מגמישות יתר ומפריקות חוזרות ללא טראומה משמעותית. מומחה ברך מנוסה בוחן לא רק את ה"תמונה", אלא את התפקוד המלא של הרגל תחת עומס.
חשוב לפנות אל אורתופד מומחה ברך וספורט המכיר את הטכניקות הכירורגיות העדכניות ביותר ואת שיטות השיקום השמרניות. ד"ר גיא מעוז מקבל מטופלים במרפאות ברמת השרון ובנתניה, ומנתח בבתי החולים אסותא ורפאל. הניסיון הקליני מאפשר להתאים את תוכנית הטיפול לנתונים האנטומיים הייחודיים שנחשפו בבדיקות הדימות, תוך התחשבות בשאיפות השיקומיות של המטופל.
אם אתם חווים תחושת חוסר יציבות או כאב מתמשך לאחר אירוע פריקה, מומלץ לקבוע פגישת ייעוץ מקצועית לבחינת מצב הברך והתאמת תוכנית טיפול אישית.
טיפול שמרני ושיטות ביולוגיות לשימור המפרק
במרבית המקרים של פריקה ראשונה, הגישה הטיפולית הראשונית היא שמרנית, אלא אם זוהה בבדיקות הדימות נזק גרמי משמעותי או שבר תלישה סחוסי (Osteochondral fracture). המטרה המרכזית בשיקום היא החזרת הביטחון למטופל ומניעת אירועים חוזרים של אי יציבות פיקה דרך חיזוק המייצבים הדינמיים של הברך. תהליך זה דורש סבלנות והתמדה, שכן בניית שליטה שרירית איכותית אורכת זמן ודורשת תרגול ממוקד.
הפיזיותרפיה המודרנית אינה מתמקדת רק בברך עצמה, אלא בשרשרת הקינטית כולה. הדגש הקלאסי הוא על חיזוק שריר ה-VMO (Vastus Medialis Obliquus), אותו חלק פנימי של השריר הארבע-ראשי שאחראי על משיכת הפיקה למרכז ושמירה על מסלול תקין (Tracking). לצד זאת, קיימת חשיבות מכרעת לחיזוק שרירי הליבה ומקרבי הירך. חולשה בשרירי הישבן, למשל, עלולה לגרום לקריסה פנימה של הברך בזמן מאמץ, מה שמגדיל את הווקטור המושך את הפיקה החוצה ומעלה את הסיכון לפריקה. כחלק מתהליך אבחון וטיפול באי יציבות הפיקה, אנו בוחנים את דפוסי התנועה של המטופל כדי להתאים לו תוכנית עמוסים אישית.
שימוש במייצבי ברך (Bracing) או בטכניקות טייפינג יכול לסייע משמעותית בשלבי השיקום המוקדמים. אמצעים אלו אינם מחליפים את עבודת השרירים, אך הם משפרים את הפרופריוספציה (התחושה העמוקה של המפרק במרחב) ומפחיתים את החרדה מתנועות סיבוביות. ניהול העומסים חייב להיות הדרגתי: מעבר מתרגילים סטטיים לתרגילים דינמיים, ורק לאחר מכן חזרה לפעילות ספורטיבית מלאה, תוך ניטור קפדני של נפיחות או כאב.
הזרקות ביולוגיות: PRP ואורתוקין
הזרקות PRP (פלזמה עשירה בטסיות) הפכו לכלי משמעותי בארגז הכלים האורתופדי לטיפול ברקמות רכות. לאחר פריקה, הרצועה המייצבת הפנימית (MPFL) עוברת לרוב מתיחה או קרע חלקי. גורמי הגדילה המצויים בטסיות עשויים להאיץ את תהליכי הריפוי של הרצועה ולשפר את איכות הרקמה הצלקתית שנוצרת. במקרים של כאב כרוני או שחיקה משנית, ניתן לשקול גם הזרקות אורתוקין המבוססות על חלבונים נוגדי דלקת. מטופלים רבים בוחנים את האופציה של הזרקת prp לברך מחיר ויעילות כחלק מניסיון להימנע מניתוח, וחשוב להבין שמדובר בטיפול משלים התומך בשיקום האקטיבי.
מגבלות הטיפול השמרני
למרות ההצלחה של פיזיותרפיה במקרים רבים, ישנם מצבים בהם הטיפול השמרני אינו מספיק. אם המטופל חווה פריקות חוזרות למרות חיזוק שרירי תקין, או אם קיימים ליקויים מבניים קשים (כמו טרוכלאה שטוחה מאוד), הסיכוי לייצוב המפרק ללא התערבות כירורגית יורד. סימני אזהרה כוללים תחושת "בריחה" של הברך בפעולות פשוטות או נפיחות חוזרת. אי יציבות פיקה שאינה מטופלת כראוי חושפת את המטופל לסיכון מוגבר של שחיקת סחוס בברך, שכן כל אירוע פריקה גורם לנזק נוסף למשטחים המפרקיים.
ניתוחים לייצוב הפיקה: טכניקות וחידושים
ההחלטה על מעבר לטיפול ניתוחי במצבים של אי יציבות פיקה מתקבלת לרוב לאחר כישלון הטיפול השמרני או כאשר המטופל חווה פריקות חוזרות הפוגעות משמעותית בתפקוד היומיומי ובפעילות הגופנית. לפי הנתונים הקליניים העדכניים, לאחר פריקה שנייה, הסיכוי לאירועים נוספים עולה על 70%. במקרים אלו, כמו גם במצבים שבהם בדיקת ה-MRI מדגימה פגיעה משמעותית בסחוס המפרקי או נוכחות של שברי סחוס ועצם חופשיים (Loose bodies), הניתוח הופך לחיוני למניעת נזק בלתי הפיך למפרק הברך.
שחזור MPFL: "תקן הזהב" המודרני
שחזור רצועת ה-MPFL (Medial Patellofemoral Ligament) נחשב כיום לסטנדרט הטיפולי המוביל עבור אי יציבות פיקה. רצועה זו היא המייצב הפנימי העיקרי המונע מהפיקה לברוח החוצה, ובמקרים של פריקה היא נקרעת כמעט תמיד. הניתוח מבוצע בשיטה זעיר-פולשנית, בשילוב ארתרוסקופיה, המאפשרת התאוששות מהירה יותר וחזרה הדרגתית לפעילות.
במהלך הפרוצדורה, אנו משתמשים בשתל גיד כדי לשחזר את הרצועה הפגועה. הבחירה המועדפת היא בדרך כלל שתל עצמי (Autograft), הנלקח מגידי ההמסטרינג של המטופל עצמו, שכן הוא מציע שיעורי קליטה אופטימליים בקרב מטופלים צעירים. במקרים מסוימים, ניתן להשתמש בשתל מן החי (Allograft) כדי לקצר את זמן הניתוח ולהפחית כאב באתר התרומה. השגת מתח רצועה מדויק היא השלב הקריטי ביותר: מתח גבוה מדי עלול לגרום לכאב כרוני ולשחיקה מוקדמת, בעוד מתח נמוך מדי לא יספק את היציבות הנדרשת. שיעורי ההצלחה של ניתוח זה גבוהים מאוד, כאשר למעלה מ-92% מהמטופלים מדווחים על הפסקת אירועי הפריקה וחזרה לרמת פעילות טובה.
תיקונים גרמיים: אוסטאוטומיה וטרוכליאופלסטיה
לעיתים, שחזור הרצועה לבדו אינו מספיק, במיוחד כאשר קיימים ליקויים מבניים אנטומיים. אם בדיקות הדימות מראות כי נקודת האחיזה של גיד הפיקה על עצם השוק ממוקמת הצידה מדי (מדד TT-TG גבוה), יש לבצע ניתוח להזזת נקודת האחיזה (Tuberosity Transfer). הליך זה מאפשר "למרכז" את מסלול החלקת הפיקה בתוך השקע שלה ומפחית את העומסים המופעלים על הצד החיצוני של הברך.
במקרים מורכבים של דיספלזיה טרוכליארית קשה, שבהם השקע האנטומי בירך שטוח או בולט, נשקלת האפשרות לביצוע טרוכליאופלסטיה. בניתוח זה מעצבים מחדש את העומק והצורה של השקע כדי להבטיח שהפיקה תישאר במקומה לאורך כל טווח התנועה. התאמת השילוב הניתוחי המדויק למבנה האנטומי הספציפי של כל מטופל היא המפתח להשגת תוצאה יציבה לאורך שנים.
אם אתם מתמודדים עם תחושת חוסר יציבות או פריקות חוזרות, מומלץ לקבוע ייעוץ מקצועי להתאמת פתרון ניתוחי או שמרני במרפאות המומחים בבית החולים אסותא או רפאל.
החלמה, שיקום וחזרה למגרש
הצלחת הטיפול הכירורגי במצבי אי יציבות פיקה אינה מסתיימת עם תפירת החתכים בחדר הניתוח. למעשה, הניתוח הוא רק יריית הפתיחה לתהליך שיקום מובנה שנועד להחזיר למפרק את תפקודו המלא. בימים הראשונים שלאחר הפרוצדורה, המטרה המרכזית היא ניהול כאב והפחתת הנפיחות המקומית. רוב המטופלים יונחו להתחיל בדריכה הדרגתית על הרגל, לרוב בסיוע קביים ושימוש בסד מקבע (Brace) ששומר על הברך במנח ישר בזמן הליכה. השימוש בקרח ובמשככי כאבים נוגדי דלקת חיוני בשלב זה כדי לאפשר תחילת תנועה מוקדמת ככל האפשר.
הפיזיותרפיה המוקדמת היא קריטית למניעת נוקשות מפרקית והצטלקויות שעלולות להגביל את טווח התנועה העתידי. כבר בשבוע הראשון נתחיל בתרגילי הפעלה פסיביים ואקטיביים של שריר הארבע-ראשי. לגבי החזרה לשגרה יומיומית, מטופלים שעובדים בעבודה משרדית יכולים לרוב לשוב לשולחן העבודה תוך 10 עד 14 ימים. החזרה לנהיגה מורכבת יותר ותלויה ברגל המנותחת. אם מדובר ברגל שמאל וברכב אוטומטי, ניתן לחזור לנהוג ברגע שמפסיקים ליטול משככי כאבים נרקוטיים. אם מדובר ברגל ימין, ההמתנה נמשכת לרוב כ-6 שבועות, עד להחזרת השליטה המלאה וזמן התגובה הנדרש לבלימת חירום.
ציר הזמן של השיקום
- שלב 1 (שבועות 0-6): הפחתת נפיחות והחזרת טווח תנועה. המיקוד הוא בהורדת הבצקת, הפעלת השריר המייצב (VMO) והגעה ליישור מלא של הברך. זהו שלב קריטי להנחת היסודות להמשך התהליך.
- שלב 2 (שבועות 6-12): חיזוק שרירי ותבנית הליכה תקינה. בשלב זה נפרדים מהסד ומהקביים. התרגול מתמקד בחיזוק שרירי הליבה, האגן והירך, תוך שיפור שיווי המשקל (פרופריוספציה) והחזרת הליכה טבעית ללא צליעה.
- שלב 3 (חודשים 4-9): תרגול פליאומטרי ושינויי כיוון. זהו השלב הדינמי שבו המטופל מתחיל בריצה קלה, קפיצות ותרגול המדמה את ענף הספורט שלו. המעבר לשלב זה מותנה בשליטה שרירית מצוינת וללא כאב במאמץ.
מניעה ארוכת טווח
כדי לשמור על תוצאות הניחוח ולמנוע הישנות של אי יציבות פיקה לאורך שנים, המטופל חייב לאמץ שגרת אימונים הממוקדת בשרירים המייצבים. הניתוח משחזר את הרצועה (לרוב ה-MPFL), אך השרירים הם אלו שסופגים את העומסים הדינמיים במהלך פעילות. חולשה של שרירי הישבן (Gluteus Medius) או חוסר איזון בשרירי הירך עלולים להפעיל לחץ מיותר על השחזור הניתוחי. מומלץ לבצע מעקב תקופתי אצל המנתח, הכולל בדיקה פיזיקלית והערכת יציבות, כדי לוודא שהמפרק נשמר במצב אופטימלי ומניעת שחיקת סחוס מוקדמת.
הקריטריונים לחזרה לספורט תחרותי הם אובייקטיביים ואינם מבוססים על תחושת זמן בלבד. אנו מבצעים מבחנים פונקציונליים הכוללים מבחני ניתור, הערכת כוח במכשיר איזוקינטי והשוואת הביצועים לרגל הבריאה. רק כאשר הרגל המנותחת מגיעה ללפחות 90% מהיכולת של הרגל השנייה, ניתן אישור לחזרה מלאה למגרש. לתיאום פגישת ייעוץ לבחינת מצב הברך ותכנון תהליך הטיפול, ניתן לפנות למרפאות של ד"ר גיא מעוז בבית החולים אסותא, רפאל, או במרפאות ברמת השרון (סוקולוב) ובנתניה (אגמים).
הדרך לחזרה בטוחה לפעילות ולשמירה על מפרק הברך
ההתמודדות עם מצבי אי יציבות פיקה מחייבת גישה רפואית המשלבת אבחון קליני מעמיק עם הבנה טכנולוגית של מבנה הברך הייחודי לכל מטופל. כיום, המטופלים נהנים ממגוון רחב של פתרונות המותאמים אישית לדרגת החומרה של הפציעה, החל משיקום שמרני ממוקד וחיזוק שרירים ועד לשימוש בשיטות ביולוגיות מתקדמות המיועדות לשימור המפרק. במקרים שבהם נדרשת התערבות כירורגית, טכניקות זעיר-פולשניות חדישות לשחזור רצועות מאפשרות חזרה מהירה ובטוחה יותר לשגרת החיים ולפעילות ספורטיבית אינטנסיבית. המטרה המרכזית היא מניעת שחיקת סחוס עתידית והשבת הביטחון המלא בתנועה בכל זווית ובכל מאמץ.
ד"ר גיא מעוז, מומחה בכירורגיה אורתופדית ופציעות ספורט, מביא עמו ניסיון קליני וניתוחי עשיר בטיפול בבעיות יציבות מורכבות ובביצוע שחזורי רצועות מדויקים. המפגש המקצועי במרפאות המומחים ברמת השרון (רחוב סוקולוב) ובנתניה (שכונת אגמים) מאפשר לבנות תוכנית טיפול מקיפה המבוססת על פענוח ממצאי MRI ובדיקה פיזיקלית יסודית המותאמת לאורח החיים שלכם. פנייה מוקדמת לקבלת ייעוץ מקצועי מהווה את הצעד הראשון והחשוב ביותר למניעת פריקות חוזרות ולשמירה על בריאות הברך לאורך שנים רבות. שילוב בין אבחון נכון, טכנולוגיה מתקדמת ושיקום מבוקר מוביל לתוצאות תפקודיות מצוינות ומאפשר לכם לשוב למגרש בביטחון מלא.
לתיאום ייעוץ מקצועי עם ד"ר גיא מעוז בנושא אי יציבות פיקה
שאלות ותשובות נפוצות בנושא אי יציבות פיקה
האם פריקת פיקה יכולה לעבור לבד ללא טיפול?
פריקת פיקה אינה מחלימה מעצמה ללא התערבות מקצועית ומובנית. למרות שהפיקה עשויה לחזור למקומה באופן ספונטני, הרקמות הרכות והרצועות המייצבות, ובראשן רצועת ה-MPFL, נמתחות או נקרעות ברוב המוחלט של המקרים. ללא תוכנית שיקום מותאמת לחיזוק השרירים המייצבים, הסיכון לפריקה חוזרת עומד על כ-40% לאחר המקרה הראשון, מה שעלול להוביל לנזק מצטבר לסחוס המפרקי.
כמה זמן נמשכת ההחלמה מניתוח שחזור רצועת ה-MPFL?
תהליך ההחלמה המלא משתרע בדרך כלל על פני תקופה של שישה עד תשעה חודשים. בששת השבועות הראשונים לאחר הפרוצדורה המטופל משתמש במייצב ברך ובקביים כדי להגן על השחזור הטרי, אך פיזיותרפיה אקטיבית מתחילה כבר בימים הראשונים לשיפור טווחי התנועה. חזרה לפעילות ספורטיבית מלאה מתבצעת רק לאחר השגת כוח שריר השווה ל-90% מהרגל הבריאה ומעבר סדרת מבחנים תפקודיים קפדניים.
האם חובה לעבור MRI לאחר פריקת פיקה ראשונה?
ביצוע בדיקת MRI הוא חיוני ברוב המקרים של פריקה ראשונה כדי לשלול נזקים שאינם נראים בצילום רנטגן סטנדרטי. הבדיקה מאפשרת לזהות שברים אוסטאוכונדרליים, שהם שבבי סחוס ועצם שניתקו ממקומם, המופיעים בקרב כ-70% מהמטופלים לאחר אירוע טראומטי. זיהוי מוקדם של פגיעות אלו קריטי להחלטה על המשך הטיפול במצבי אי יציבות פיקה ולמניעת התפתחות דלקת מפרקים מוקדמת.
האם ניתן לחזור לספורט מקצועני אחרי פריקות חוזרות של הפיקה?
חזרה לספורט מקצועני היא בהחלט אפשרית באמצעות שילוב בין טיפול כירורגי מדויק לשיקום פיזיותרפי אינטנסיבי. ניתוחי ייצוב מודרניים מציגים שיעורי הצלחה של מעל 90% במניעת פריקות חוזרות, מה שמאפשר לספורטאים לשוב לרמת הביצועים הקודמת שלהם תוך 9 עד 12 חודשים. התהליך דורש התמדה בתרגילי שליטה עצבית-שרירית כדי להבטיח שהברך תעמוד בעומסים הגבוהים של שינויי כיוון וקפיצות המאפיינים ספורט תחרותי.
מהם סימני האזהרה לאחר פריקה שמחייבים פנייה דחופה למיון?
יש לפנות לחדר מיון באופן מיידי אם הברך נותרת במצב "נעול" ללא יכולת ליישר אותה, או אם מופיעה נפיחות משמעותית ומהירה תוך פחות משעתיים מהפגיעה. סימנים נוספים כוללים אובדן תחושה בכף הרגל, שינוי ניכר בצבע העור או קור קיצוני בגפה, שעלולים להעיד על פגיעה נדירה אך חמורה בכלי דם או בעצבים. כאב חריף שאינו מגיב למשככי כאבים בסיסיים מחייב גם הוא בירור רפואי דחוף לשלילת שברים מורכבים.
האם יש הבדל בטיפול באי יציבות פיקה בין ילדים למבוגרים?
הטיפול בילדים ובמתבגרים דורש גישה ייחודית בשל נוכחות לוחיות צמיחה פתוחות, המחייבות טכניקות ניתוחיות שאינן פוגעות בפוטנציאל הגדילה של העצם. אצל צעירים קיים סיכון גבוה משמעותית לפריקות חוזרות, שמגיע לעיתים ל-60% ללא התערבות ניתוחית, בשל גמישות יתר מובנית ורמת פעילות גבוהה. לכן, הגישה הטיפולית במצבי אי יציבות פיקה בילדים נוטה להיות אקטיבית יותר כדי למנוע נזק ארוך טווח למפרק הברך המתפתח.
הבהרה
המידע במאמר זה נועד להעשרה בלבד ואינו מחליף ייעוץ, אבחון או טיפול רפואי אישי.



